Korrigering den 30 mars 2026
En viktig korrigering – och ett löfte
Jag måste backa på något jag tidigare skrivit och sagt: att ett kvantitativt EBV-blodprov skulle räcka för att avgöra om en ME-patient har nedsatt viruskontroll och kan vara hjälpt av immunglobulinbehandling.
Det stämmer tyvärr inte helt.
När jag läst Charité-studien noggrannare framgår det att de faktiskt använde två olika metoder. Det vanliga blodprovet — som mäter VCA-IgG och EBNA-1-IgG i U/ml i serum — fångar upp ungefär 10–13% av patienterna som har tydligt låga eller obefintliga EBNA-1-antikroppar. Det är viktigt, men det är bara toppen av isberget. Så i praktiken kan 10-13% få hyggliga svar på ett kvalitativt EBV-test, som kan motivera behandling.
De 59–76% som visade sig ha ett kraftigt nedsatt immunologiskt minne mot EBV hittades med en helt annan metod: ett B-cells-ELISpot, där man tar ut patientens B-celler, stimulerar dem i laboratorium och mäter hur många som faktiskt kan producera EBV-specifika antikroppar när de får en signal. Det är detta test som avslöjar om immunsystemets minne är utarmat — och det syns alltså inte i ett vanligt blodprov, inte ens ett kvantitativt sådant.
Jag är ledsen för att jag förmedlat en förenklad bild. Det är inte min ambition. Men detta är inte lätt då sjukvården inte ens har koll på detta.
Vad jag ska göra istället
Jag kommer göra allt jag kan för att en liknande studie ska replikeras — gärna i Sverige och i större skala. Charité-studien från 2014 omfattade drygt 450 patienter, men gjordes vid ett enda centrum. Vi behöver se detta bekräftat i fler länder, med fler patienter, och med tydliga kriterier för vilka som bör gå vidare till behandling.
Min förhoppning är att de patienter som visar kraftigt avvikande värden — antingen i det kvantitativa blodprovet eller i ett B-cells-ELISpot — ska få möjlighet att prova subkutan immunglobulinbehandling (SCIg). Det är en etablerad behandling vid immunbristsjukdomar, och det finns goda skäl att tro att den undergrupp av ME-patienter som saknar förmågan att hålla EBV i schack kan ha nytta av den.
Det räcker inte att veta att problemet finns. Vi måste också se till att rätt patienter får rätt test — och rätt behandling.
Mats Lindström
Ordförande FSI
Föreningen för Svårdiagnostiserade Infektionssjukdomar
Gammalt inlägg
De flesta som någon gång testats för EBV – Epstein-Barr-virus, det virus som orsakar körtelfeber – har fått ett svar som ser ut ungefär så här:
EBV VCA-IgG: Positivt
EBV EBNA-1-IgG: Positivt
Och sedan händer ingenting. För svaret tolkas som att du är immun, att allt är normalt, att viruset inte är ett problem.
Men det är fel fråga att ställa.
Vad är EBV, och varför spelar det roll?
Epstein-Barr-virus är ett av de mest spridda virusen i världen. Ungefär 95 procent av alla vuxna bär på det – livslångt. Viruset orsakar ofta körtelfeber när man smittas, men efter det går det in i ett vilande tillstånd i kroppens B-celler, de vita blodkroppar som producerar antikroppar.
Hos de flesta håller immunsystemet viruset i schack utan problem. Men hos en del verkar den förmågan vara försvagad – och det är här det blir intressant för ME/CFS.
Symtomen vid körtelfeber är slående lika ME: svullna lymfkörtlar, uttalad trötthet, hjärndimma, halsont, smärta i kroppen, influensakänsla. Och precis som vid ME förvärras symtomen av ansträngning. Den enda tydliga skillnaden är febern – som körtelfeber ger men ME inte gör.
Vad en studie från Charité i Berlin visade
En forskargrupp vid Charité universitetssjukhus i Berlin publicerade 2014 en studie i den vetenskapliga tidskriften PLOS ONE (Loebel et al.) som undersökte just detta: hur ME-sjuka hanterar EBV immunologiskt, jämfört med friska kontroller.
Det de hittade borde ha fått betydligt mer uppmärksamhet.
Studien mätte två specifika antikroppar mot EBV:
VCA-IgG – antikroppar mot virusets ytstruktur (viral capsid antigen). Dessa bildas tidigt vid infektion och finns kvar livet ut hos de flesta.
EBNA-1-IgG – antikroppar mot ett protein inuti viruset (EBV nuclear antigen 1). Dessa bildas något senare och är ett tecken på att immunsystemet aktivt kontrollerar virusets latenta fas.
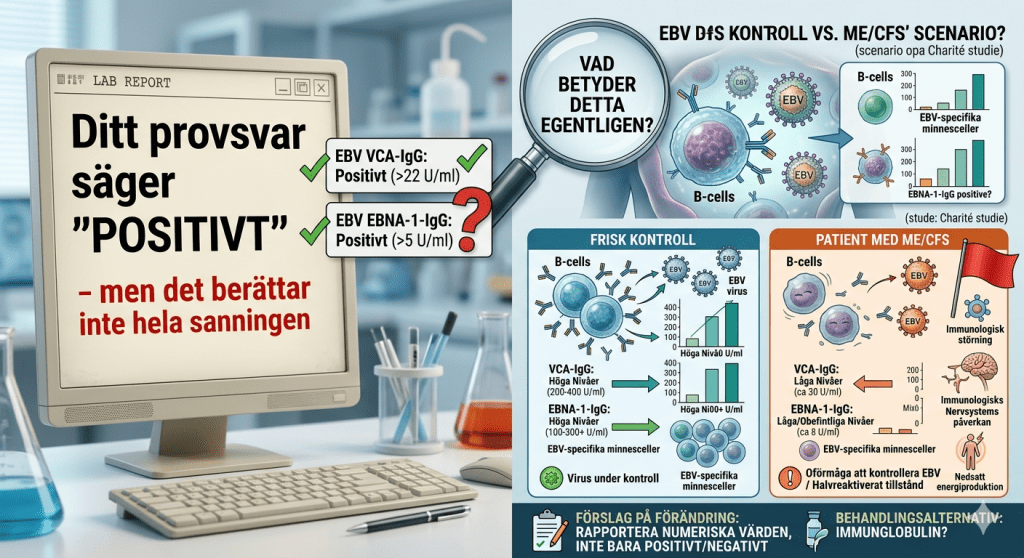
När forskarna tittade på blodprover fann de ingen statistiskt signifikant skillnad i VCA-IgG-nivåer mellan ME-patienter och friska. Men för EBNA-1-IgG var bilden annorlunda: hos 10 procent av ME-patienterna var nivåerna låga eller obefintliga – trots att de tidigare haft EBV.
Men det verkligt anmärkningsvärda kom när de tittade djupare – inte bara på antikroppsnivåerna i blodet, utan på hur många B-celler som faktiskt kunde producera dessa antikroppar vid behov. Och där var skillnaden dramatisk.
Hos upp till 76% av ME-patienterna var antalet EBNA-1- och VCA-antikroppsproducerande minnesceller kraftigt reducerat eller helt frånvarande – jämfört med friska kontroller
Det betyder att blodprovet kan säga ”positivt” – för det finns kvar lite antikroppar från tidigare – men kroppens förmåga att mobilisera ett försvar mot EBV är allvarligt nedsatt.
Vad är normalt – och var hamnar ME-sjuka?
Studien använde standardiserade mätenheter (U/ml) för antikroppsnivåerna, och referensvärden från laboratoriet sattes vid ≥22 U/ml för VCA-IgG och ≥5 U/ml för EBNA-1-IgG som gräns för ”positivt”.
Det är just det som är problemet. Gränsen är satt för att skilja på ”har haft EBV” och ”har inte haft EBV” – inte för att avgöra om immunförsvaret fungerar tillräckligt bra mot viruset.
En frisk person med robust immunförsvar kan ha VCA-IgG på exempelvis 200–400 U/ml och EBNA-1-IgG på 100–300 U/ml eller mer. En ME-sjuk person kan ha VCA-IgG på 30 U/ml och EBNA-1-IgG på 8 U/ml – båda tekniskt ”positiva” – men med ett immunförsvar som inte klarar av att hålla viruset i schack.
Och laboratoriet rapporterar: Positivt. Ingen flaggar något. Ingen gör något.
Vad händer när immunförsvaret inte håller EBV i schack?
Viruset kan gå in i vad man kan kalla ett halvreaktiverat tillstånd. Det bryter inte ut till en full körtelfeber igen – det är inte det som händer – men det producerar proteiner och signalsubstanser som stör immunsystemet, nervsystemet och energiproduktionen i cellerna.
Forskarna i Charité-studien fann också att ME-patienternas immunförsvar producerade signifikant lägre nivåer av de inflammationsmarkörer (TNF-α och IFN-γ) som normalt aktiveras som svar på EBV – ytterligare ett tecken på att förmågan att kontrollera viruset är nedsatt.
Resultatet: patienten mår som om kroppen hela tiden kämpar mot en infektion som aldrig riktigt bryter ut och aldrig riktigt läker.
Det låter bekant för den som lever med ME.
Vad borde hända?
Om en patient med ME/CFS har låga absoluta nivåer av VCA-IgG och EBNA-1-IgG – inte bara ”positivt/negativt” utan faktiska värden – och framförallt om de EBV-specifika minnescellerna är kraftigt reducerade, finns det ett logiskt behandlingsalternativ: immunglobulinbehandling!
Immunglobulin, antingen intravenöst (IVIG) eller subkutant (till exempel Hizentra eller Gammanorm), tillför friska antikroppar utifrån mot EBV. Det kan, för de patienter vars problem handlar om just denna brist, fungera som att ge kroppen det immunförsvar den inte längre kan producera själv.
Det är inte ett universalmedel. ME är heterogent, och för patienter vars sjukdomsmekanism inte handlar om EBV-kontroll kommer det troligen inte hjälpa. Men för en subgrupp – möjligen stor – kan det vara avgörande.
Vad behöver förändras i svensk sjukvård?
Idag kan svenska laboratorier i praktiken inte leverera det som behövs. Svaret är positivt eller negativt. Inte 47 U/ml eller 312 U/ml. Och utan faktiska värden kan ingen läkare bedöma om nivåerna är tillräckliga för att hålla EBV i schack.
Det behöver förändras. Konkret innebär det:
Laboratorier behöver rapportera faktiska numeriska värden för VCA-IgG och EBNA-1-IgG, inte bara positiv/negativ. Läkare behöver utbildning i att tolka dessa värden i relation till ME/CFS. Och för de patienter där värdena är låga eller gränsvärdiga bör immunglobulinbehandling kunna prövas – under kontrollerade former, med uppföljning.
Det är inte science fiction. Det är en logisk konsekvens av vad forskningen faktiskt visar.
Att detta inte redan är standard är märkligt. Och kostsamt – inte minst för de patienter som år efter år mår som om de har en körtelfeber som aldrig tar slut.
Referens: Loebel M et al. ”Deficient EBV-Specific B- and T-Cell Response in Patients with Chronic Fatigue Syndrome.” PLOS ONE, 2014. doi:10.1371/journal.pone.0085387
https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0085387
”Laboratorier behöver rapportera faktiska numeriska värden för VCA-IgG och EBNA-1-IgG, inte bara positiv/negativ. Läkare behöver utbildning i att tolka dessa värden i relation till ME/CFS.”
Och det är precis vad ME/CFS specialister kan. Som inte finns tillgängligt för Svenskar.
GillaGillad av 1 person
kan man åka utomlands för detta? Hur och var?
GillaGilla
hej känner igen det från min neuropati har prpblem med vristerna känns som de är irriterade över ngt jag inte kan läka yt.
GillaGillad av 1 person